Хотя сообщалось о кратковременном повреждении легких у пациентов, госпитализированных с пневмонией, вызванной тяжелым острым респираторным синдромом коронавирусом 2 (SARS-CoV-2), данных о хронических последствиях этого состояния мало. В новой исследовательской работе обобщены данные о пациентах, осмотренных через год после выписки.
Стади: Годичная легочная недостаточность после острого COVID-19: проспективное многоцентровое последующее исследование. права на изображение: Свитазы / фондовая борьба
Введение
Как пневмония, так и острый респираторный дистресс-синдром (ОРДС) часто встречаются при COVID-19 и могут приводить к повреждению легких, включая фиброз. Это связано с кратковременными осложнениями, наблюдаемыми через 3-6 мес после выписки, хотя они варьируют по степени тяжести. Например, у некоторых больных отмечается легкая слабость, а у других может быть одышка.
Тяжесть дыхательной недостаточности и потребность в более высоких уровнях респираторной поддержки, включая интубацию и искусственную вентиляцию легких, во время эпизода пневмонии являются факторами, регулирующими риск легочных осложнений. Хотя краткосрочные последствия были задокументированы, некоторые ранние исследования показывают, что остаточные рентгенологические аномалии продолжают появляться на компьютерной томографии (КТ) легких через год после пневмонии.
Результаты включали помутнение по типу «матового стекла», фиброзные интерстициальные аномалии легких (ИЛА) и бронхоэктазы, хотя нефиброзная ИЛА была, по крайней мере, частично заживлена. Кроме того, диффузионные исследования легких показали слабость более чем у половины пациентов в критическом состоянии, а у трети из них через год все еще сохранялась одышка.
Текущее исследование опубликовано в журнале Респираторные исследованияизучали легочные последствия у пациентов через год после выписки из больницы с COVID-19 с пневмонией.
Что показало исследование?
В исследование было включено более 300 пациентов с пневмонией SARS-CoV-2, и более 90% из них наблюдались в течение года. Около 60 пациентов, 140 пациентов и 90 пациентов получали только дополнительный кислород, постоянное положительное давление в дыхательных путях (CPAP) и инвазивную механическую вентиляцию легких (IMV) соответственно. Ни один пациент не умер во второй половине исследования, но пятеро из них обратились за повторной госпитализацией по разным причинам.
Приблизительно 70% пациентов не курят в анамнезе, и примерно 80% не имеют основного заболевания или имели только одно заболевание. Частота легочной тромбоэмболии и тромбоза глубоких вен была низкой и сопоставимой в обеих группах.
Самая низкая амплитуда диффузии моноксида углерода (DLCO) была в группе, получавшей только кислород, и самое низкое изменение в группе, получавшей СРАР. DLCO во всех группах между 6-12 месяцами в группах CPAP и IMV улучшилось примерно на 2,5%. Очень немногие пациенты имели рестриктивные изменения легких или обструктивные заболевания, хотя последние четыре пациента имели анамнез или были курильщиками в настоящее время, а один страдал астмой.
На других работах не было обнаружено различий между группами: каждый пятый пациент прошел пешком меньше, чем ожидалось. Ни в одной группе не было выявлено снижения насыщения кислородом или потребности в дополнительном кислороде.
Около 40% сообщили о некоторой одышке при легкой физической нагрузке, в то время как 34 пациента сообщили о том, что им приходилось ходить медленно или останавливаться, чтобы отдышаться. При сравнении 6- и 12-месячного наблюдения было отмечено увеличение количества сообщений об одышке во всех группах, но незначительное. Ни один из пациентов не посещал никаких реабилитационных программ.
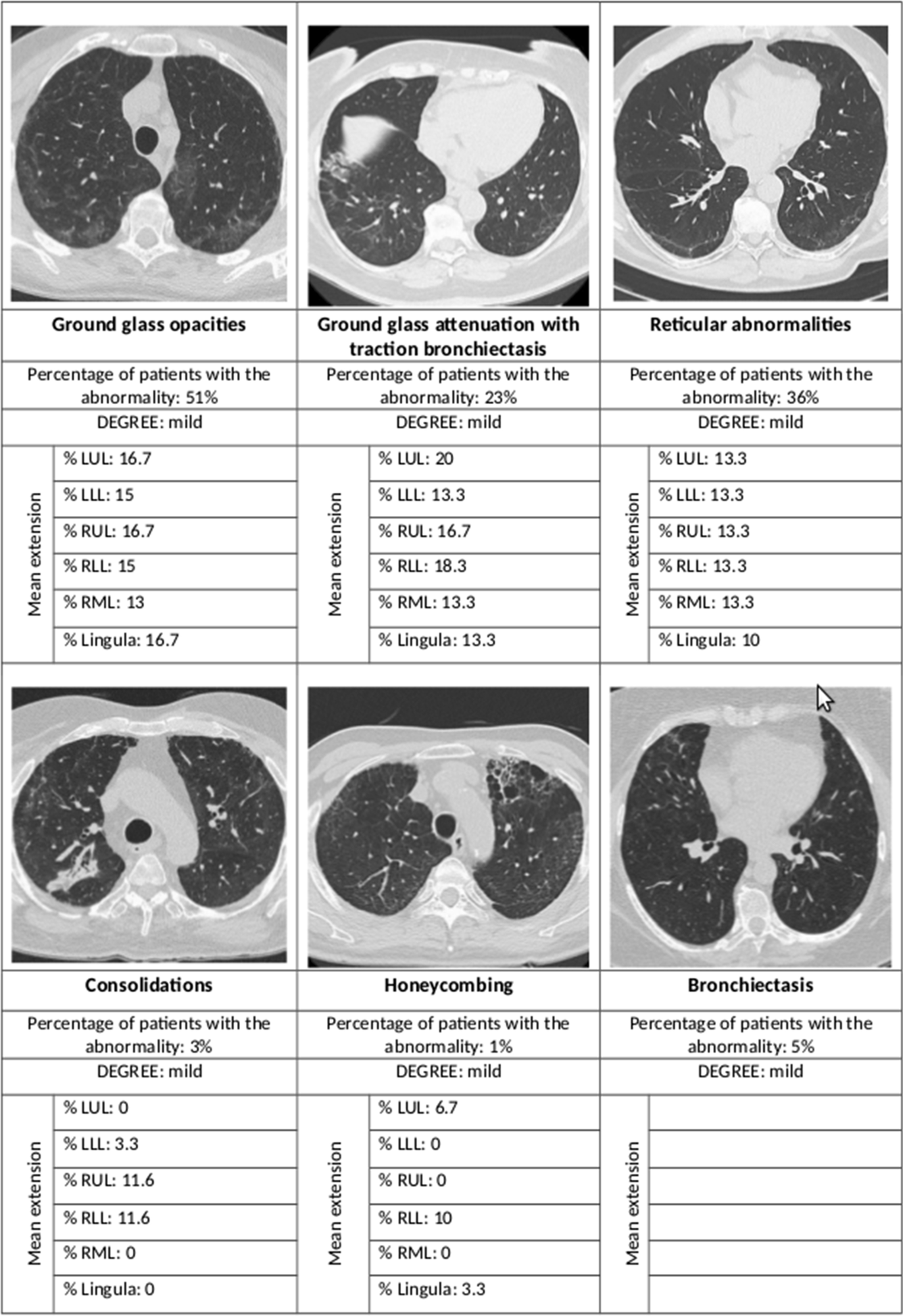
Резюме наиболее важных радиологических отклонений и их распространения в зависимости от пораженной доли легкого. LUL левая верхняя доля, LLL левая нижняя доля, RUL правая верхняя доля, RLL правая нижняя доля, RML правая средняя доля
Рентгенологические аномалии наблюдались у 80% пациентов с ИВЛ, 65% с СРАР и 46% с кислородной терапией. Риск был более чем в восемь раз выше в первой группе и примерно в три раза выше во второй группе по сравнению с последней группой.
Большинство компьютерных томографов высокого разрешения (HRCT) показали интерстициальные изменения в легких; Более чем у половины были выявлены помутнения стекловидного тела, более чем у трети были аномалии сетчатки, в то время как менее 5% каждого из них показали консолидацию и агломерацию жимолости. В 44% помутнения по типу «матового стекла» сопровождались тракционными бронхоэктазами или бронхоэктазами.
Среди пациентов с нормальным DLCO примерно 60% имели отклонения HRCT, но когда DLCO был плохим, доля рентгенологических отклонений увеличивалась до 77%. То же самое касается непрозрачности матового стекла: 45% и 61% соответственно. Аномалии сетчатки встречались у 28% и около 50% соответственно.
Каковы последствия?
Результаты показывают, что фиброз легких является редкой находкой после пневмонии SARS-CoV-2, требующей госпитализации, и только у 1% пациентов наблюдается это осложнение через 12 месяцев после выписки. В большинстве случаев были обнаружены другие легкие интерстициальные проявления, в основном помутнения по типу «матового стекла» и аномалии сетчатки, в основном в пределах одной доли и в ограниченном диапазоне.
Это подтверждает предыдущие отчеты, но не помогает отследить источник повреждения вирусного повреждения или изменения давления в легких или вторичного объема IMV, хотя кистозные изменения и образование аэрогелей, наблюдаемые в последнем случае, здесь не были идентифицированы.
Возраст является очевидным фактором риска стойких радиологических осложнений. Нарушение DLCO чаще встречалось у пациентов, получавших только кислород, и у пациентов с ИВЛ, но это может быть связано с предвзятостью отбора. Примечательно, что «Несмотря на легкие функциональные последствия, постоянная доля 1-летних пациентов с пневмонией, вызванной SARS-CoV-2, по-прежнему жалуются на одышку при физической нагрузке (35%) с худшей тенденцией по сравнению с 6-месячным визитом.. «
Тот факт, что это не зависело от тяжести симптомов со стороны легких во время госпитализации, свидетельствует об общем механизме повреждения легких, а не полностью зависел от тяжести пневмонии. Эти пациенты заслуживают психологической поддержки и реабилитации в свете разрушительного воздействия затянувшегося вируса COVID-19.
Действительно, когда эти результаты объединяются с результатами предыдущих исследователей, кажется, что следует обеспечить тщательное наблюдение за пожилыми пациентами с пневмонией SARS-CoV-2, которым требуется ИВЛ для выявления долгосрочных легочных последствий, не игнорируя при этом другие. группы. И DLCO, и HRCT полезны для регистрации легочных осложнений, которые обычно улучшаются между 6 и 12 месяцами.

«Главный евангелист пива. Первопроходец в области кофе на протяжении всей жизни. Сертифицированный защитник Твиттера. Интернетоголик. Практикующий путешественник».


:quality(70)/cloudfront-eu-central-1.images.arcpublishing.com/irishtimes/YAFHYIFEQ5FRDO6SP7KXG4Z654.jpg)


More Stories
Ирландское общество ME/CFS — Беседы Free May с доктором Найджелом Спейтом
Остановка световых волн в кристалле обещает новые способы контроля фотонов: ScienceAlert
SpaceX запустила 23 спутника Starlink из Флориды